腫瘍内科医・勝俣範之医師のつぶやき
HOME勝俣範之医師のつぶやき
※このページでの勝俣先生のお話は先生の承諾を得て作成させていただいています。

勝俣範之(かつまた・のりゆき)医師
日本医科大学武蔵小杉病院腫瘍内科教授
1963年、山梨県生まれ。88年、富山医科薬科大卒。92年国立がんセンター中央病院内科レジデント。その後、同センター専門修練医、第一領域外来部乳腺科医員を経て、2003年同薬物療法部薬物療法室医長。04年ハーバード大学公衆衛生院留学。10年、独立行政法人国立がん研究センター中央病院 乳腺科・腫瘍内科外来医長。2011年より現職。近著に『医療否定本の?』(扶桑社)がある。
専門は腫瘍内科学、婦人科がん化学療法、がん支持療法、がんサバイバーケア。がん薬物療法専門医。
カルボプラチン投与量、血清Crの補正について
カルボプラチンは多くのがんで使われます。
血清クレアチニン値を使い投与量を決定しますが、そのまま使うと、過剰投与になることが世界的にも知られており、補正が必要です。
一部の施設で補正をせず、カルボプラチン過剰投与になっています。
図を参考に補正することをお勧めいたします。

金沢大学病院の敷地内で、自由診療の免疫療法が行われていたという問題
金沢大学病院の敷地内で、自由診療の免疫療法が行われていたということです。
先進医療・臨床研究の枠組みでもなく、大学病院の敷地内でこのような怪しげな治療が行われていたことはかなり問題であると思われます。
大学病院で、先進医療・臨床研究でもない未承認の治療を自由診療として行うのは、科学的にも倫理的にも問題があると思います。
実は、金沢大学だけの問題ではありません。
氷山の一角。
これを機会に怪しげな医療が大学病院で行われないように一斉に調査すべきと思います。
患者さんを騙すような医療は、許されるものではありません
進行がんと言われたら、誰でも冷静ではいられなくなり、つい怪しげな情報にまで手を出してしまいます。
このような患者さんを騙すような医療は、許されるものではありません。
海外先進国では進行がん患者さんへの未承認医薬品投与に関しては厳しく取り締まわれています。
日本ではなぜか野放し状態です。
最善の治療は、保険適用になっています
最善の治療は、保険適用になっています。
保険適用外のものは、最善とは言えず、研究段階のものだったりします。
どのような治療なのでしょうか?
https://news.yahoo.co.jp/articles/672b872d49fb29f1d3ab99144b1d46b6ba75f51d
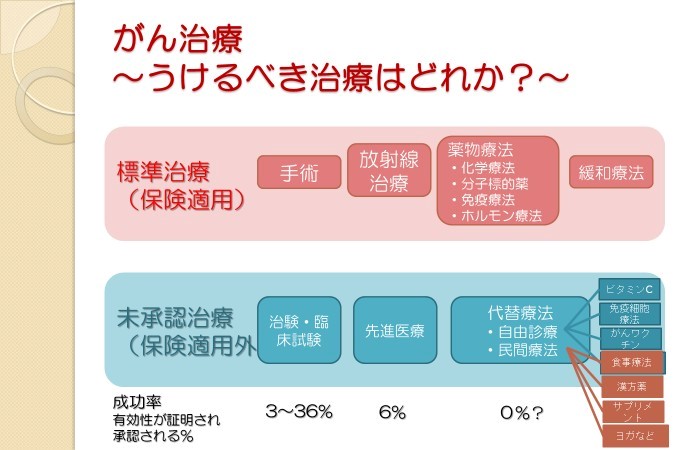
がん治療で受けるべき治療とは?
がん治療で受けるべき治療はどれでしょうか?
標準治療は最善の治療のことですので、まず受けるべきは標準治療です。
それでは、未承認治療(保険適応外)で効果がありそうなものはどれでしょうか?
栄養抜群!メイバランスアイス
メイバランスアイス、腸閉塞になりかかっている患者さんに栄養士さんが処方を考えてくれました。
これはすごくよいですね。
栄養抜群!患者さんも喜んで食べられました。
「トンデモ医療を受けたい」と聞かれた時の対応
患者さんに「トンデモ医療を受けたい」と聞かれた時の対応ですが、既に皆さんから良いお答えをいただきましたが、ご参考までに私が作成したものです。
1.頭ごなしに否定しない
2.どうしてその医療を受けたくなったのか聞いてみる
3.「誰でもそのような気持ちになりますよね」と共感的に接する
4.上記をふまえ、信頼関係を保ちつつ、客観的な情報を伝える
5.事実よりも、安心感、説得よりも納得となるように心がける
看護技術2022年2月号vol68, No.2より
プラチナ感受性再発卵巣がんでカルボでアレルギーを起こした患者さん
先日セカンドオピニオンに来られた患者さん。
プラチナ感受性再発卵巣がんでカルボでアレルギーを起こしました。
脱感作療法の適応あり、脱感作療法についてのレジメン、プロトコールを先方の腫瘍内科医にお送りし、脱感作療法を行ってもらいました。
無事に成功したと連絡あり。
脱感作療法はNCCNガイドラインにも記載があり、卵巣がんでは、カルボプラチンはKey drugになりますので、できれば行ってほしい。
レジメン、プロトコールが欲しい方がいらっしゃいましたら、個人的に連絡いただければお送りいたします。

乳がんのサブタイプを考慮しないクリニックがあると聞き、驚愕
乳がんのサブタイプに関係なくハーセプチンを勧めてくる乳腺専門クリニックがあると聞き、驚愕しました。
患者さんが、「サブタイプで効く薬は違うんですよね」と聞いたら、
「ハーセプチンは何にでも効くし脱毛もないから大丈夫。いい薬だよ」と答えたそうです。
かなり有名なクリニックなのですが、他にもかなり問題があるようです。
巧妙化が進む、がんインチキ医療
がんインチキ医療は、騙されないように注意していてもやっぱり騙されてしまいます。
専門家でないですからね。
医師がやっているとなるとすぐ信じてしまいます。
騙されるのが悪い?騙すほうが悪い?
がんインチキ医療は、巧妙化してきています。
「〇〇大学と提携しています。」「研究論文も出ています」など。
〇〇大学は勝手に名前使われていたり、研究論文見ると、症例報告であったり、ハゲタカジャーナルであったりします。






